|
Случи ли се
здравната реформа в България? Отговорите зависят от гледната
точка. Здравната реформа у нас, за разлика от други
Източно-европейски страни, започна сравнително късно.
Промените обхващаха 8 млн. души (цялото население на
България), повече от 34 000
лекари, над 120 000
медицински специалисти, почти 7 000 стоматолози. Да накараш
всички те да приемат новите концепции и да започнат да работят
хармонично при новите условия е доста предизивикателно и
напомня Мисията невъзможна.
Българският модел на
здравна реформа
От както стартира
реформата в България десетки специалисти по всичко
обясняват как модела е грешен и надигат глас за неговата
промяна. Всъщност у нас отдавна се толерира говоренето без
особен смисъл и съдържание и колкото по -цветист е речника и
колкото по-беден, толкова по-добре. Това според някой значи да
говориш просто и обикновено, на човешки език.
Въпросът със смяната
на модела е своебразен лакмус за непрофесионалисти. Всеки,
който се занимава със здравеопазване добре знае две неща –
система на здравеопазване в чист вид няма и второ, честата
смяна на една система с друга е най – сигурният път към ниско
качество и фалит.
В света има четири
основни модели на здравеопазване и това са:
§
Моделът
“Бевъридж”, по който работи Националната здравна служба на
Великобритания, създадена през 1944;
§
Моделът “Бисмарк”,
основан в Германия през 1881 (модел, повече или по-малко
възприет от почти цяла Европа вкл. и източната й част);
§
Моделът “Семашко”,
разработен в началния етап от съществуването на Съветския съюз
и основан на силно централизиран държавен контрол;
§
Моделът “Кенеди”,
който се използва в Съединените американски щати.
В България се
прилага възможно най-доброто от всички модели, което
световните експерти наричат “публично-частен микс” (фиг.1 и 2)
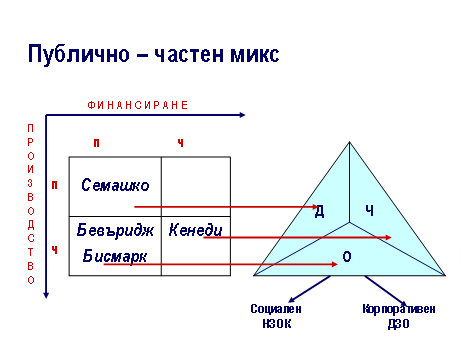
Легенда:
Квадрат:
П – публично; Ч – частно
Триъгълник:
Д – държавен сектор; Ч – частен сектор, О – осигурителен
сектор
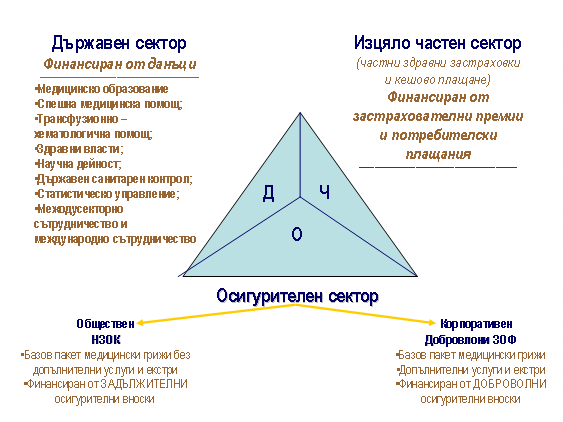
За България няма
по-добър модел от този – той е балансиран политически,
икономически, социално и е най- адекватен по отношение на
българската култура и традиции.
Проблемът не е в
модела, а в лошото му изпълнение и управление напоследък.
Словения, например, успя в здравната си реформа, защото
съхрани над 10 години управленския екип, който стартира
промените. В България това традиционно не се случи, защото
его и кауза не вървят ръка за ръка.
Кратката хронология
на здравната реформа започна със създаването на нови
устройствени закони и подзаконови актове за тяхното приложение
и преминава през създаването на Националната
здравноосигурителна каса през 1999 и старта на събирането на
здравноосигурителни вноски през същата година. В разрез с
всички писания и очаквания за фалит и финансови пирамиди, днес
касата е една от финансово най-стабилните институции, която
работи с около 700 млн. лв. годишен бюджет и разполага с около
800 млн. лв. резерв.
За първи път НЗОК,
лекари, стоматолози сключиха Национален рамков договор през
2000 и последните днес са в състояние достойно и почтено за
договарят труда и заплащането си. Нищо, че от време на време
се объркват и БЛС говори с аргументи за защита на пациентите,
а НЗОК – за защита на лекарите.
За мащабите и
качеството на промяната красноречиво говорят два иначе
премълчавани факта –
капиталовите инвестиции и международната
подкрепа.
Нивото на капиталови разходи в здравния сектор за
периода 199 – 2001 е най- високото в новата история на
България. Ремонтирани и оборудвани с нова техника, линейки и
реанимобили бяха 28 центъра за спешна медицинска помощ и
техните 189 филиали, бяха създадени пет нови центъра по
трансфузионна хематология, над 1 700 практики на
общопрактикуващи лекари получиха ново оборудване.
Здравната реформа получи огромна международна
подкрепа в размер на над 100 млн. щатски долара предоставени
от Правителствата на Германия, Япония, Швейцария, Испания,
Европейския съюз, Световна банка, СЗО, Американската агениця
за международно сътрудничество и развитие.
С пари от тези проекти над 10 000 български лекари
бяха обучавани в основите на здравния мениджъмнт,
болничното управление, здравния икономикс, общата медицина.
Гледната точка на здравните
реформатори
В ставащата все по-далечна 1997
основната
движеща сила за здравната реформа беше в редиците на
Българския лекарския съюз, който беше подкрепен единствено от
Правителството на ОДС. Хората, които днес имат правото да се
наричат (нещо, което малцина отричат) здравни реформатори бяха
и си остават силен екип от професионалисти, управленци и
администратори. Повечето от тях сега работят в частни фирми и
в неправителствени организации.
От гледна точка на
здравните реформатори реформата се случи.
Точките от плана за действие от
1997 са изпълнени:
þ
Да
се подготви и приеме изцяло ново законодателство, което да
положи основните и да създаде условия за провеждане на здравна
реформа в България;
þ
Да
увеличи източниците на финансиране на здравната система като
освен от данъци, това да става и посредством задължителните
здравни осигуровки, доброволните осигуровки, застраховки,
абонаменти от работодатели и регламенитирани кешови плащания;
þ
Да се въведат
основни принципи на пазраната икономика
в здравеопазването с оглед драстичното намаляване на черния
пазар на здравни услуги в сектора;
þ
Да се
създадат възможности за превръщането на медицинската общност
от чиновници в свободни професионалисти;
þ
Да се
започне структурната реформа в извънболничния и болничния
сектор;
þ
Да се
въведат правила за добра медицинска практика и стандарти за
предоставяне на медицински услуги, както и икономически
стимули за качество и система за медицински одит;
þ
Да се започне
най-трудната кампания за обществено образование, целяща
промяна в начина на мислене относно “безплатното”
здравеопазване, обяснявайки правата и задълженията на
здравноосигурените и пациентите.
Гледната точка на политиците
Няма мащабна реформа,
която да бъде възможна без силна политическа воля. Здравният
сектор определено е доста деликатна област. Особено в страни
като нашата, където хората с години са живели сред митовете,
че всичко е без пари. Тази илюзия до голяма степен е повишила
и индивидуалното ниво на безотговорност, а това от своя страна
е съществена пречка за прогреса. Почти десет години след
революционната 1989 нито едно правителство не посмя да започне
сериозна реформа в България. Правителството на ОДС от
1997-2001 беше първото, което се реши да поеме този риск.
Основните политически дебати обикновено са
свързани с това дали да се въвеждат или не пазарни принципи в
здравеопазването, доколко финансирането на здравния сектор
трябва да става чрез данъци и доколко чрез задължителни
здравни осигуровки, къде е баланса между здравословната
икономическа ефективност и хуманността на Хипократовата
клетва. В България, разбира се, сред основните политически
дебати се нарежда и този кой къде да седне,
а висша цел на управляващите е да оплюят
предшествениците си, особено тези, които са работили. То за
останалите няма и как- след тях не са останали нито дела, нито
документи.
Сравнителната таблица на предизборните програми на четирите
основни политически сили, участвали в парламентарните избори
от 2001 изглежда така:
|
Обединени
демократични сили
|
Национално движение “Симеон
Втори” |
Българска социалистическа
партия |
Движение за права и свободи
|
|
Продължение на започнатата през 1999
здравна реформа;
Достигане на разходи за
здравеопазване в размер на 6% от
БВП през 2005;
Въвеждане на свободен избор на
болница през 2005;
Продължаване на развитието на
реимубурсна лекарствена политика;
Насърчаване на децентрализацията,
частната инициатива, инвестициите и
приватизацията. |
Реформа на здравната реформа,
Бюджетно финансиране на национални
програми;
Премахване на монопола на НЗОК, БЛС и
ССБ;
Въвеждане на свободен избор на
изпълнител на медицинска помощ;
Замразяване на приватизацията на
здравни заведения;
Връщане на публичния статут на
лечебните заведения. |
Прекратяване на здравната реформа и
връщане обратно на публичния характер на здравната система;
Контролирано развитие на частната
инициатива до 20% от общия сектор;
Преструктуриране на НЗОК в дирекция
към НОИ;
Възстановяване на
системите на предучилищното, училищното и работническото
здравеопазване. |
Освобождаване на достъпа до здравни
услуги;
Пазарни механизми на управление на
системата;
Свобода на частната инициатива в
предлагането на медицински и стоматологични услуги;
Подобряване на достъпа до здравни
услуги в селските и неблагоприятните планински райони.
|
Според
дясномислещите политици реформата се случи, но можеше да бъде
и по-добре. От позицията на времето има много критици и
малко конструктивни алтернативи. Правителството от 2001 обеща
революционна реформа на здравната реформа, но днес основната
концепция си остана същата. Единствените промени са в посока
на централизация и възстановяване на държавния монопол особено
що се отнася до НЗОК.
Според
лявомислещите политици, реформата е напълно сгрешена и да се
плаща за здравеопазване означава абдикация на държавата от
нейните отговорности. Всъщност струва си да се отбележи,
че бившият Министър на здравеопазването в Правителството на
БСП днес е директор на един от фондовете за доброволно здравно
осигуряване. Така че тук му е мястото на един реторичен въпрос
– случи ли се наистина здравната реформа? Присъединиха
ли се де факто социалистите към нея?
Гледната точка на
медицинските професионалисти
Медицинските професионалисти винаги са имали голямо желание за
реформа, но в същото време голяма част от тях завинаги си
остават неподготвени за нея. Въвеждането на пазарни принципи
не означава автоматично увеличение на възнаграждението –
по–скоро означава въвеждане на нови изисквания за управление,
организация и грижа.
Лекарите могат да
бъдат разделени на две групи. Работещите в извънболничния
сектор критикуват и искат все повече и повече, но при никакви
обстоятелства няма да се върнат в старите поликлиники,
работейки за около 180 лв. месечна заплата. Лекарите, които
работят в болниците все още не получават достойно заплащане за
труда си и реално не са усетили ползите на здравната реформа.
Това е така главно поради липса на политическа воля и
управленски капацитет да се проведе реформата и в този сектор.
Болничните специалисти често критикуват двустъпковата система
на въвеждане на здравната реформа първо в извънболничната
помощ. Те не отчитат факта, че да се започне навсякъде и
наведнъж е невъзможно, а да се стартира от болничната помощ
към профилактиката е безсмислено. На практика юридически,
управленски и структурно реформата в болниците беше извършена
още през 2000. Тя не беше продължена финансово. Блокирана беше
и приватизацията. В резултат вместо да се конкурират помежду
си, хирурзите нарочиха за свои опоненти общопрактикуващите
лекари, които по правило следва да се грижат за здрави, а не
за болни хора.
Медицинските сестри
също имат противоречиво мнение за реформата – някои от тях
работят при лекари, които са добри работодатели, други все още
са подценени – но не заради законодателството или
организацията на системата – а поради начин на мислене, липса
на знания и умения за работа при новите условия.
Едно проучване по
проект на Световната банка сред медицински професионалисти,
проведено през декември 2001 показва, че най-големите тревоги,
свързани със здравната реформа са следните:
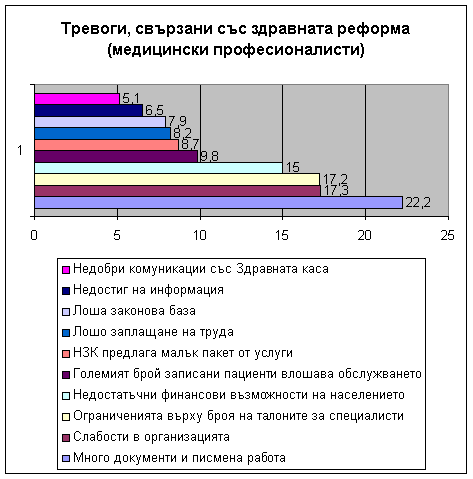
Вижда се, че
най-много проценти са събрали причини, свързани с наличието на
правила и ред, както и причини, свързани с индивидуалния
капацитет за организация на работата.
Следващите три графики представляват логичен преход към
последната гледна точка – тази на хората.
Цитираните данни отново са от
проучвания, направени по проект на Световна банка, през
декември 2001 и юни 2002 чрез
индивидуални стандартизирани интервюта сред 1065 души на
възраст над 17г.
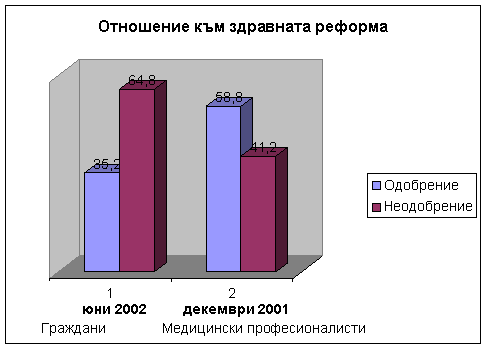
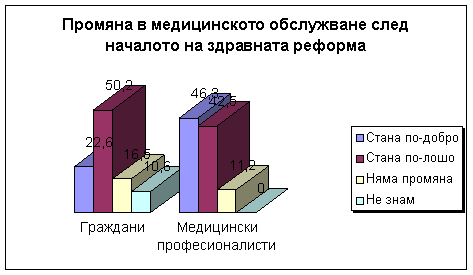
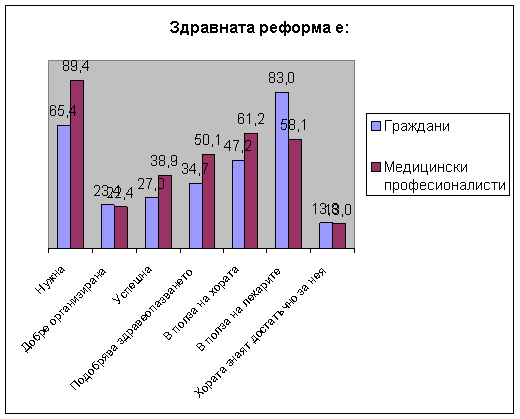 
Гледната точка на
хората
Трите
най-големи тревоги, които обикновените граждани посочват по
отношение на здравната реформа са: фактът, че медицинските
услуги се заплащат, цените на лекарствата и бюрокрацията в
здравния сектор.
Здравното
осигуряване беше въведено в България при изключително кратки
срокове – само за две години и това доведе до допълнително
натоварване за бързо адаптиране към новите правила и
регламенти. Реформите в здравния сектор се провеждаха
успоредно с други сериозни реформи в икономическия сектор като
структурната например, както и с провеждането на пенсионната
реформа, а това
безспорно имаше своето отражение върху неодобрението на
промените.
От
изследователска гледна точка е интересно да се обърне внимание
на психологията и културните особености на българите. Те не
вярват в държавата и степента на доверие в държавните
институции е много ниска. В същото време обаче те смятат, че
именно държавата следва да реши техните проблеми.
Продължаващият вече
тринадесет години преход роди желанието да се живее в
несъществуващ социален строй, който условно може да бъде
наречен “комунистическа демокрация”. Този феномен се
явява препятствие пред не една воля за промяна, но е от
особено значение, когато става въпрос за области като
здравеопазването.
През 1999 почти 59%
от българските граждани не одобряваха здравната реформа, но
94% си избраха общопрактикуващ лекар, а през декември 2001
беше отчетена събираемост на здравноосигурителните вноски в
размер на 98, 5%. Това е сериозно доказателство за
разминаването между думи и дела. Същият факт може да се
наблюдава и по отношение на отговорите на следните два въпроса
– запитани дали качеството на медицинските услуги след старта
на реформата се е подобрило, по-голямата част от хората
отговарят с не, а на въпроса “Кои са положителните страни на
здравната реформа?” , отговорът: “По-добро качество на
медицинските услуги” е на второ място, след този за свободния
избор на лекар.
Интересни са и
резултатите от друго социологическо проучване, според които
по-големия процент от хора, които са недоволни от качеството
на медицинската помощ е сред онези, които не са посещавали
скоро лекар или болница. Същото се повтаря и по отношение на
въпросите, свързани с корупцията в здравеопазването. Отново
същата група – на хората, които не са посещавали скоро
здравната система, дава най-много отговори, че това е голям
проблем.
Кои
са основните проблеми на здравната реформа и причините за тях
Основните проблеми
на здравната реформа са:
§
Късно начало
Тя започна 10 години
след началото на прехода и изостана значително в сравнение с
останалите сектори на обществения живот.
§
Голям брой
участници в промените
Здравната реформа
обхваща 8 млн. българи, 34 464 лекари, над 120 000 среден
медицински персонал, около 6 700 стоматолози и още –
фармацевти, производители, здравни администратори,
управленци. Да накараш всички да разберат правилата на една
нова игра и да играят в синхрон е трудна задача.
§
Недостиг на
средства
Средствата, които се
отделят за здравеопазване в България са малко в сравнение с
други източноевропейски страни – както като процент от БВП,
така и като размер на здравноосигурителната вноска.
§
Липса на
консистентна политическа подкрепа
Промените в
здравеопазването изискват години наред целенасочени усилия
преди да се постигне желания ефект - високо качество при
ефективни разходи. Няма нищо по – пагубно за една здравна
система от това политиците да сменят решенията си всяка
година.
§
Особености
на българската култура и народопсихология
Страхът и нихилизмът съпътства всяка
промяна. Индивидуализмът на българина, в стил “аз това го знам
и го мога по-добре” трябваше да съжителства заедно със
колективистичното наследство от комунизма – “държавата трябва
да се грижи за всичко”. Липсата на умения за управление на
лекарска практика и необходимостта от смяна на мисленето у
лекарите доведе до създаване на известна вътрешна опозиция
срещу промените. Лекарите, които са монополисти на
медицинските услуги, не успяха бързо да се адаптират и към
факта, че правата на пациента са тяхно задължение.
§
Слухове,
митове и легенди
Едва ли има друга
система, за която в последните 4 години да са се родили повече
слухове, митове и легенди в публичното пространство. Здравето
на хората се основава на много фактори, но два са от ключово
значение – сигурността и спокойствието. Още от самото начало
на реформата, основният дебат по отношение на нейните ценности
– като лична отговорност, солидарност, равнопоставеност и
достъпност до здравна помощ – беше подменен от медиите, които
направиха всичко възможно, за да лишат българските граждани
именно от спокойствие и сигурност по отношение на техните пари
и здраве. Малцина редови българи знаят, че нито една стотинка
от техните пари за здраве не е отишла за стъклен асансьор.
Сградата в Хасково е бизнес –център на града и РЗОК обитава
само последните етажи. Манипулациите, че касата ще фалира бяха
десетки, а днес се оказва, че тя крепи платежния баланс на
страната.
Така дебатът на
битово ниво замести дебата по същество, а това не е от полза
за никого – дори за опонентите на реформата. Те печелят
временни дивиденти, но ще жънат трайни загуби.
Всичко за
“Измислиците за здравната реформа” ще намерите на адрес:
http://www.zdrave.net/document/institute/other/the_truth_of_the_health_reform/default.htm
§
Икономически
интереси и междуличностни конфликти
Големият финансов
ресурс на здравната каса поражда не малки апетити. Тежки
характерови и междуличностни взаимоотношения стават основа за
вземане на важни национални решения. Такъв е случая със
синдикатите, които при създаването на здравната каса не
получиха правото единствено те да представляват
здравноосигурените лица. Нещо, което е напълно логично като се
има предвид и факта, че едва пълнят официалните списъци на
своите членове с бройката от около 500 000 души общо.
Философията, че НЗОК трябва да бъде обществена институция се
изразяваше в това, че в Събранието на представителите влизат с
равни квоти – държавата, работодателите и осигурените. За
представители на последните се считаха хората, избрани от
своите съграждани в процедура на честни и законни избори, а
именно – кметове и общински съветници. Отказът да се приеме
рекета на синдикатите да управляват парите на касата прерастна
в лична саморазправа на отделни техни представители с авторите
и създателите на здравната реформа в България.
Разрушителната сила
на междуличностните конфликти и болните амбиции придоби
невероятни измерения – на международен форум за здравеопазване
в съседна страна синдикален лидер вместо да говори за
постиженията и обективно да сподели проблемите на страната си
говори публично срещу отделни личности, с което смая залата,
пълна с недоумяващи хора от десетки страни. Осъден за измама
предложи “безплатните си услуги”, за да работи с медицинска
информация на българските граждани. Най-старата съсловна
организация в България превърна вестника си в пощенска кутия
за доноси срещу хората, които я възстановиха след петдесет
годишно отсъствие от обществения живот в страната.
Какво трябва да се
направи в сега съществуващия модел, за да започне да дава
резултати реформата?
Не може, когато един лекар не си свърши работата както трябва,
не може, когато един чиновник се самозабравя, или когато един
политик или директор корумпирани, виновна да бъде здравната
реформа и решението на проблема да се търси в смяната на
модела.
Здравната реформа
има спешна нужда от продължение. Трябва да се върви напред.
Търсенето на оправдания чрез взиране в миналото е път, който
води за никъде. Там, където ще ни доведе и ежедневната смяна
на посоката на движение.
- - - - - -
* Деница Сачева е погрешно изписвана
на много места в "Още инфо" като Деница Савчева,
за което я молим за извинение. Технологично е възможно
поправянето на грешката в старите публикации, но е
изключително трудоемко. Ще се постараем обаче да го сторим... |